本文刊于:中华老年医学杂志,2019,38(11): 1307-1309
作者:佟强 田向阳 朱晓峰 郑金龙 薛刘军
摘要本病例急性起病,首诊被误诊为急性缺血性脑血管病,经皮肤活检和FMR1基因检测排除脆性X相关震颤/共济失调综合征(FXTAS)最终确诊为神经元核内包涵体病(NIID)。通过对本病例资料的复习,可以加深对NIID的认识,提高临床对NIID的识别能力和鉴别诊断水平,避免误诊和漏诊。
正文
患者男性,66岁。既往体健,无特殊疾病史,无药物和毒物长期接触史。因”突发右上肢无力1.5 h,伴意识不清1 h”于2017年5月20日由外院转入我院;院外头颅CT示脑白质变性和脑萎缩,病程中患者伴有发热,无呕吐,无肢体抽搐。入院查体:体温38.6℃,脉搏85次/min,呼吸18次/min,血压154/79 mmHg(1 mmHg=0.133 kPa);浅昏迷,双侧瞳孔1 mm,对光反射消失,右侧鼻唇沟浅,四肢强直,四肢肌力检查不合作,右侧Babinski征阳性,颈略抵抗,颏下一横指。入院后48 h内出现频繁呕吐和中等程度发热,无肢体抽搐,无气喘和呼吸困难;予抗血小板聚集、调脂、改善微循环、促醒及抗感染、抗病毒、止吐等对症支持治疗。血常规、肝肾功能、电解质、血糖、血脂、血凝及甲状腺功能均正常,胸部CT未见明显异常;头颅MRI的DWI上显示额颞顶枕叶皮髓质交界处高信号(图1);头颈部CTA示大中血管均无明显狭窄。脑脊液检查示:白细胞10×106/L,葡萄糖5 mmol/L,氯化物126.5 mmol/L,蛋白0.65 g/L。患者病情逐渐好转,意识由浅昏迷转为模糊,可自主进食;出院前复查头颅MRI示DWI上皮髓质交界处高信号持续存在,且无动态变化;出院时患者神志模糊,意识内容明显受限,定向障碍,但肢体无力好转,左侧肢体及右下肢肌力基本正常,右上肢肌力4级。出院时诊断为急性缺血性脑血管病。
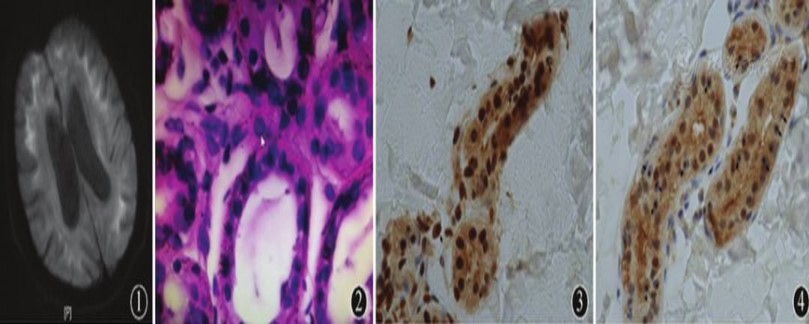
图1 头颅MRI的DWI示额颞顶枕叶皮髓质交界处高信号
图2 皮肤活检,部分汗腺细胞核内可见透明嗜酸性包涵体 HE染色 ×400
图3 部分汗腺细胞核内可见抗泛素蛋白阳性的包涵体 免疫组化 ×200
图4 部分汗腺细胞核内可见抗p-62阳性的包涵体 免疫组化 ×200
患者病情在出院后进一步好转,出院后1个月时患者神志、精神和肢体运动基本恢复正常;但是在随后的2个月内患者出现两次相似的发作,于当地住院期间查头颅MRI示DWI上皮髓质交界处高信号持续存在。然而,第二次发作后的恢复期患者出现了认知功能和四肢肌力下降;主要表现为反应迟钝,记忆力下降,仅能进行简单的计算,虽能独立行走,但动作缓慢,生活尚能自理。第三次发病后的恢复期患者的认知功能和四肢肌力进一步下降,呈痴呆状,意识内容明显受限,言语困难,吞咽缓慢,站立和行走不能,生活不能自理。
患者头颅MRI的DWI上特征性的皮髓质交界处高信号,且该特征性异常信号持续存在,高度疑诊神经元核内包涵体病(NIID);我们对患者进行了皮肤活检(取患者左侧腋下包含真皮层的皮肤组织),HE染色可见核内嗜酸性透明包涵体(图2),同时分别行抗泛素蛋白和抗p-62蛋白的免疫组化染色可见部分汗腺细胞核内泛素蛋白(图3)和p-62(图4)阳性的核内包涵体;由于NIID与脆性X相关震颤/共济失调综合征(FXTAS)具有相似的病理学特征,我们采用停乳链球菌光探针法PCR(Std-PCR)与梅毒螺旋体核酸检测PCR(TP-PCR)技术检测了与FXTAS发病相关的FMR1基因5,转录非翻译区CGG重复次数(广州金域医学检验中心),结果为41次(正常值为5~44),在正常范围之内,可以排除FXTAS;因此,本例患者可以确诊为NIID。
在追问病史的过程中得知患者母亲(10余年前已病故)在老年时期反复出现相似的发作性的意识障碍,主要表现为意识水平的下降和意识内容的受限,每次发作后可自行缓解;患者现有一个妹妹和三个子女健在,目前均无相似发病;因此,本例患者考虑为家族性NIID的可能性较大。
讨论
NIID是以中枢和外周神经系统及其他器官的细胞核内泛素蛋白或p62蛋白阳性的嗜酸性透明包涵体形成为特征的慢性进展性神经退行性疾病[1]。NIID被认为是一种异质性疾病,临床罕见,临床表现多种多样,常被误诊。随着日本学者证实皮肤活检可以确诊本病,日本已陆续报道了数十例;最近,国内报道了一例慢性起病的NIID[2],NIID是一种临床罕见的疾病,1968年首先由美国学者Lindenberg等[3]报道,其特征性的病理改变是神经元核内以泛素蛋白为主要成分的包涵体形成,通过神经活检、直肠活检、尸检可确诊,因此生前诊断较困难。2011年日本学者Sone等[4]研究证实皮肤活检可确诊NIID。
NIID的临床表现多种多样,可表现为痴呆、精神行为异常、无力、震颤、共济失调等。值得注意的是,多个研究显示头颅MRI的DWI上持续存在的皮髓质交界处高信号被认为是NIID的特征性影像学改变[5];然而,最近也有学者对此提出了质疑,发现FXTAS也可出现相似的影像学特征[6]。
NIID多隐匿起病,慢性病程,因此,被认为是一种慢性神经变性疾病。本例患者呈卒中样急性起病,首先表现为一侧肢体无力,随后出现意识障碍;因此,首次发病时非常容易被误诊为急性脑血管病。本例患者首次于我科住院时就被诊断急性缺血性脑血管病,患者头颅MRI的DWI上皮髓质交界处高信号被认为是低灌注性脑损伤。值得注意的是,本例患者病程中还伴有发热和呕吐,具有脑炎样发作的部分特点,因此,本例患者住院期间进行了脑脊液检查,但是脑脊液检查无明显异常,不支持中枢神经系统感染;但是不能完全排除病毒性脑炎,住院期间我们还是对患者进行了抗病毒治疗。
患者第一次发作的病情在出院后很快缓解,神志完全恢复正常,即便是第2和3次发作后,患者意识水平也较快地恢复正常,但认知功能逐渐下降,第3次发作后呈痴呆状。据家属回忆,患者母亲发病时表现为相似的发作性意识障碍。值得注意的是,在我们国内的NIID协助组群内有专家发现NIID患者可出现发作性的视力下降。由于NIID可出现癫痫样发作,因此,我们推测NIID发作性的症状可能与癫痫具有相同或相似的发病机制。
NIID从婴幼儿到老年均可发病,在成年起病的患者中,40岁以前起病者多以无力为主,40岁以后起病者多以痴呆为主。本例患者60岁以后发病,但呈卒中样急性起病,以反复发作性肢体无力和继发性意识障碍为主要表现,临床罕见,易被误诊为急性缺血性脑血管病;值得注意的是,本例患者具有家族史,因此具有遗传背景;但迄今为止NIID的遗传方式和确切的致病基因尚不明确;而日本学者发现的家族性NIID,可疑常染色体隐性遗传患者平均发病年龄50岁以后,而常染色体显性遗传患者平均发病年龄在27岁左右[1]。



